« 貯金は最低の投資。。。 | メイン | やりたいこと、好きなように、自由にできる夢♬…但し人や社会との調和のなかで、、、それが真の豊かさ。。。 »
最善の主治医は自分自身、、、すべては自らのファイナルジャッジのためのセカンドオビニオン。。。
■「がん」の診断は、そんなに簡単なものではありません~ある病理医の警告
がんで死亡する人の数は、日本で年間36万人を超える。これは年間総死亡数の3割に当たる数だ。がんの治療法や向き合い方についての情報は氾濫しているが、しかし、がんであるかどうかの診断がどのように行われているかについては、あまり知られていないのではないか。
がん治療といえば、手術を行う外科医や、放射線治療を担当する放射線医などをイメージする人が多いだろう。そうした治療の根拠となる大事な医療が、「病理診断」だ。
例えば患者にがんの疑いがもち上がった場合、疑わしい部分から採られた組織にガンがあるかどうかを診断する。それが「病理診断」である。そしてその診断を行う専門医は、「病理医」と呼ばれる。
この冬、フジテレビで『フラジャイル 病理医岸京一郎の所見』というドラマが放映された。2002年のドラマ『サトラレ』でも病理医が主人公として描かれたことがある。時々にそうした露出はあっても、いまだに病理医の認知度は高くはない。
病理医は、がん診断における「縁の下の力持ち」であると同時に、がんを見つけ出す「最後の砦」だと言える。そして病理医は、私たちとは違う角度から最前列でガンと対峙している存在なのである。
その「最後の砦」のひとり、国内外で活躍する病理医で医学博士である福嶋敬宜・自治医科大学教授が『振り回されない「がん」医療 病理医だけが知っている”本当”の診断最前線』を出版した。福嶋氏に、病理医の見るがん治療の最前線から、巷に伝わるがんに関する情報の危うさまで、話を聞いた。
――まず、「病理医」とは何をする医師なのか、教えてください。
病理医は、病院などで「病理診断」を行う医師です。全身の臓器や細胞、組織など患部の様子をミクロレベルで検査・診断し、患者を直接診療する担当医に病気の診断を与えます。医療における「司令塔」または「審判」のような役割をするのが病理医で、アメリカなどでは「Doctor’s doctor (医師のための医師)」と呼ばれることもあります。
病理診断は、病気の中でも特にがん診療との関わりが強く、重要な役割を果たします。病理医ががんを適切に診断しなければ、その後の治療方針も立てられませんし、間違った治療が行われることにもなりかねません。
――病理というと、組織を精査するだけでなく、病気で亡くなった方の解剖(病理解剖)をイメージしますが。
ご遺族の承諾を得て、病死した患者さんを解剖し、生前の診断の正確性や治療効果などをミクロレベルで細かく調べることもします。解剖して調べてみると生前の診断が間違っていた、ということもあります。
例えば、抗がん剤の投与でも小さくならないと思っていた肺がんの影が実際にはがん細胞はなくなっており線維の塊だけだったと判明したり、がんで死亡したと思っていたが実は病院内での感染症で死亡していたというケースもありました。
間違った認識が広まる危機感
――がんの場合、病理診断ではっきりと分かるものですか?
一目でがんと分かるものから、そうでないものまで色々あるというのが実際です。おそらく、一般の方が思われるよりは、腫瘍が良性なのか悪性なのか、判然としないものが多いと思います。だから、主治医がつける「臨床診断」が誤っていることもありますし、病理医同士でも病理診断に関する意見が分かれることもあります。
患者さんの中には、「担当医がいつもはっきり説明してくれない」、とか「診断もわからないのか」という不満をもつ人もいるようです。ですが、舞台裏では、病理医も担当医も様々な情報から、「病気の実像」を慎重に見極めようとしているのです。
――分かりにくいがんとはどんなものですか?
いくつかのパターンがあります。非常に珍しい病気の場合は、もちろん診断に手こずります。その他では、単純なことのようですが採取した病巣の部位がズレていると正しい診断に到達できません。CT画像などをもとに組織を採取してもがんの周辺部だったということは珍しくないのです。また、がんは進行しながら悪性度を増していくものが多いため、非常に早期にはがんかどうかの判別が難しい場合もあります。
――ということは、治療も個々のがんやその状況で変わるということですね。
そうです。がんの病理診断も単に「〇〇がん」というだけではなく、それぞれのがんで治療のために調べる細かい項目が増えてきています。さらに、患者さんの年齢や他の持病との兼ね合いなどでも治療法の選択は変わってくるでしょう。
ですから、インターネットで闘病記を綴ったブログなどもあふれていますが、鵜呑みにするのは危険だと思います。他人のがん治療などの情報が自分の場合に役立つのか否かの判断は、患者さん自身ではますます難しくなってきているからです。
もちろん発信者は善意で行ってらっしゃる場合もあると思いますし、心構えなどは参考になるかもしれませんが、その治療や経過などについてはあくまで一つの例だと思っておくのが無難でしょう。
――芸能人のがん闘病ニュースは大きな影響力があります。そういう報道を病理医の立場からどう見ていますか?
マスコミの影響力は本当にすごいと思います。それだけに、ニュースやワイドショーで情報を発信する側が、がんについて理解していないな、と感じるケースも時々あり、気になりますね。説明や用語の使い方が間違っていることもありますし…。
例えば、ある女優さんの訃報で、「血液検査でも見つけにくい10万人に1、2人の希少がん」と伝えられていましたが、こういう報じ方をすると、知らず知らずに「珍しいがんでなければ血液検査で見つけられる」と思ってしまうなど、誤った情報が刷り込まれていってしまう危険があるのです。このような積み重ねが、がんに対する誤解を生む原因の一つではないかと思います。
「食事でがんが治る」といったようなタイトルの本もたくさんありますね。さすがに「がん」が食事でなくなることはないと思いながらも、目にする頻度が高くなると、潜在意識の中に入り込んでしまうのではないかと危惧します。
「絶対」がないことの苦しさ
――病理医の視点から、がん治療で気をつける点は?
本著で一番お伝えしたいことは、がんの実像をしっかり把握しようとする事です。そこで大きな役割を担うのが病理診断であり、ここを押さえて初めて適切な治療に進めます。
病理医の岸先生を主人公にしたドラマ「フラジャイル」では、病理医と主治医は敵対関係のように描かれていましたが、実際には連携しながら行っています。また、岸先生のように「ボクの言葉は絶対だ!」と言えるほどの責任感は大切ですが、人の体に起こることに絶対はないのも事実です。
日進月歩の医療にも限界があることを理解しつつ、きちんと主治医などから情報を集めて、そのときどきの選択は自分で行うべきだと思います。どの治療を受けるとか、治療自体を受けないということも含めて。
――今注目されている治療とはどんなものですか?
免疫療法は国際的に注目されています。自分の免疫力を正常化させる免疫チェックポイント阻害剤「抗PD—1抗体」やがんのワクチンである「がんペプチドワクチン療法」などです。ただ免疫療法を謳ったものには怪しげなものもたくさんあるので、ここでも信頼できる情報を得ることが重要なのです。
福嶋敬宜
医師・医学博士(東京大学)、病理専門医・指導医
[現代ビジネス]
■がん治療「革命」の旗手!
夢の薬「オプジーボ」はこんなに効く
皮膚がんに続き、肺がんにも保険適用
人が本来持つ免疫力を利用してがんを退治する新薬が、がん治療の世界で革命を起こしつつある。一回の投与で100万円前後と超高額だが、効果は絶大。人類とがんとの闘いに決着がつく日は近い!?
副作用もほとんどない
「'13年の夏、太ももに大きなホクロのようなものができました。とくに痛くもかゆくもなく、近所の医者で診てもらいましたが、何だかわからなかった。
冬までそのままにしておいたのですが、今度は足の付け根のところにグリグリとしたしこりができた。これは何か変な病気だと思い、慌てて大きな病院に行きました。そこでメラノーマという皮膚がんだと診断されたのです。表面にできたものは手術で取れるけれども、奥のほうのものは手術できない、全部取るには足を切断するしかないといわれました」
こう語るのは千葉県在住の70代の男性。治療法で悩んでいるときに紹介されたのが、国立がん研究センター中央病院で免疫治療を積極的に進めていた山﨑直也・皮膚腫瘍科長だった。
「山﨑先生も、手術では全部取りきれないという判断でした。でも新薬があるからそれで治療しましょうということになった。その薬がオプジーボ(一般名:ニボルマブ)だったのです」
オプジーボを点滴投与し始めて約2年、男性のがんはCTスキャンでもほとんどわからないほど小さくなった。
「今は2週間に一度、病院で点滴をしていますが、副作用もほとんどなく、少し皮膚が赤くなってかゆくなることがあるのと、投与した日に眠気が出るくらいのもの。食事も美味しく食べられて、とても健康です」
腎臓がんにも適用が間近
がん治療の世界で、革命が起こりつつある。その革命の旗手になっているのが、このオプジーボという薬だ。前出の山﨑科長が語る。
「オプジーボが出てくる前は、メラノーマの治療といえば一にも二にも手術という風潮でした。手術で取れないときは、抗がん剤を使うしかなかったのですが、これが30年以上進歩していなかった」
オプジーボが最初に日本で保険適用薬として認可されたのは、'14年7月、メラノーマに対しての使用についてだった。メラノーマは、日本人では10万人に1人といわれる珍しい病気だ。
しかし、オプジーボが効くのは、メラノーマだけではない。
すでに昨年12月に厚労省は切除不能な肺がん(非小細胞肺がん)の治療にオプジーボの使用を認可している。肺がんの患者は、メラノーマの患者に比べて二桁多く、日本人の肺がんのうち85%は非小細胞肺がんなので、今後、がんの治療現場で本格的にオプジーボが使用されることになるのは確実。ちなみにメラノーマの患者3割、肺がんの患者2割に対してオプジーボが有効だとわかっている。
オプジーボの販売元である小野薬品工業広報部によると、すでにアメリカでは腎臓がんにおいても承認されているという。
「国内でも承認申請は終わっています。腎細胞がんについては新薬ではなく、効能追加という扱いになりますので、審査期間はそれほどかからない。年内にも承認される可能性があります」
がん治療の世界で、いま最も熱く語られるオプジーボとは、そもそもどのようなクスリなのか? 慶應大学医学部教授で先端医科学研究所所長の河上裕氏が語る。
「オプジーボは免疫治療薬の一種ですが、これまでのクスリとは、仕組みがまったく違います。これまでの免疫療法は科学的な根拠のない、効果の怪しいものがほとんどでしたが、オプジーボは科学的に効果があることが証明されている」
がんの治療には、がんになった細胞を切り取ったり、殺したりする局所療法(手術や放射線治療)と、クスリを使った全身治療(抗がん剤)がある。免疫療法は後者の治療法だが、いわゆる抗がん剤とは仕組みが異なる。
抗がん剤はクスリの力で直接がん細胞を殺したり、細胞の増殖を防ぐものだ。しかし、免疫療法はそもそも人体に備わっている免疫システムに働きかけて、自分の力でがんを退治させるという治療法である。
免疫力の「ブレーキ」を外す
かつてアメリカのジョンズ・ホプキンス大学に在籍し、オプジーボ開発前の基盤的研究に携わった国立がん研究センター・免疫療法開発分野長の吉村清氏が解説する。
「免疫というのは、病原体やがん細胞といった異物を排除する機能のことです。がんはジワジワと体の中でできていきます。そして、がんができていく過程で、本来がんを攻撃すべき免疫機能が弱まって、がんの存在を許してしまうのです。つまりがんから『返り討ち』にあうのです」
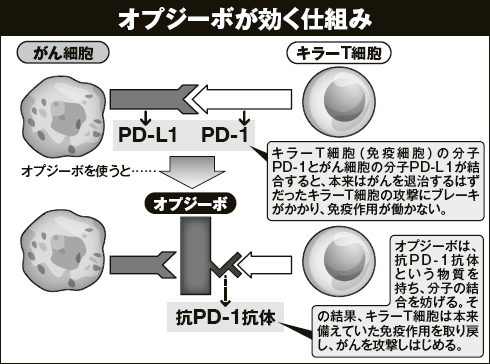
病原体やがんなどを攻撃する機能を担うのが、「キラーT細胞」と呼ばれる免疫細胞だ。体の中にがんができると、「体内にがんという異物ができた」という信号を受けて、キラーT細胞は自動車のようにアクセルを踏んでがん細胞を攻撃しようと近づく。
「ところが、がん細胞は非常に巧妙でキラーT細胞が近づいてくると、『攻撃の必要はない』という偽の信号を送って、攻撃の手をゆるめさせてしまうのです。このブレーキ作用が原因でがんは生き延びることができる。
従来の免疫療法は、キラーT細胞のアクセル部分を強化させようという発想で作られてきました。ところがオプジーボは、『どんなにアクセルを踏んでもブレーキがかかっていれば動かない。ならばブレーキを外してしまおう』という発想で開発されたクスリです。その結果、今までとは段違いによく効く免疫薬が生まれました」(吉村氏)
キラーT細胞はPD-1、がん細胞はPD-L1というブレーキ役の分子を持っている。この二つが手を結んでしまうと免疫チェックポイントが働き、攻撃にブレーキがかかってしまう。
オプジーボはこの二つの分子が結合しないようにする抗PD-1抗体を含む。そのため、オプジーボが効くと、キラーT細胞は偽の信号に惑わされずブレーキが解除され、アクセル全開でがん細胞を攻撃することができるのだ。
「免疫療法の有効性はこれまでずっと『眉唾もの』だと言われてきました。実際、効いていると思われる症例もありましたが、統計学的に有意な差がなかなか出てこなかった。
それがこの3年ほどで、ようやく免疫療法が本当に効く時代がやってきました。手術、化学療法(抗がん剤)、放射線に次ぐがん治療の第4の柱として認められたのです。
'13年には世界的な科学雑誌の『サイエンス』が、科学界における最も画期的な事象を決める『今年一番のブレイクスルー』に免疫療法を選び、一般的にも認知されるようになりました」(吉村氏)
まさに時代の最先端をいく夢の新薬。だが、このクスリを開発し始めて実用化にいたるまでは15年という長い年月がかかっている。当然、そのあいだに費やされた研究開発費は莫大なものになり、それが薬価に反映されることになる。
「オプジーボの国内販売価格は、100mgがワンボトルで73万円です。肺がんの場合、患者さんの体重1kgに対して3mgが必要になり、60kgの人であれば1回の投与あたりで180mg、約130万円の薬代がかかります。投与量は患者さんの体重とがんの種類によって大きく変わってきます」(小野薬品広報部)
仮に体重67kgの男性が2週間に1回、1年間の治療を続けた場合、かかる薬価は約3500万円にも及ぶ。
冒頭のメラノーマ患者は130万円分のオプジーボを2週間に1回、2年にわたって投与してきた。48回の投与で、計6240万円ものクスリ代がかかった計算になる。
あらゆるがんに効く!
もっとも、本当にこの金額を、患者が支払うわけではない。
厚労省が保険適用を認可しているクスリには高額療養費制度が適用されるので、患者は自己負担限度額を超える分は払う必要がないのだ。自己負担額は収入によっても異なるが、平均的には月15万円を超えることはまずない。
そうなると、患者負担分を除く3000万円超は国民の健康保険料から出ることになる。「薬価については、2年に1度見直しがあるので、今後、オプジーボの値段も変動する可能性があります」(小野薬品広報部)という声もあり、クスリが多少安くなることもあるだろう。
だが今後、オプジーボの保険適用範囲が拡大されることを考えると、新薬が国庫にかける負担は巨大なものになることは間違いない。
「'13年2月に経産省が発表した日本の再生医療や免疫療法の市場予測によると、今後、がんの免疫療法関連の市場がすべての医療分野の中で最も大きくなるだろうと見られています。'20年で950億円、'30年に1兆円、'50年には2・5兆円という具合です」(前出の吉村氏)
高額な薬価は今後、社会的に議論されるテーマとなるだろう。だが、どんなに高くてもがんが治るとなれば、それを求める人々の気持ちは抑えられない。前出の山﨑氏が語る。
「オプジーボはリンパがん、頭頸部がんなどあらゆるがん種に効くことがわかってきました。私は皮膚科としてメラノーマが治る時代がやってきたなと実感しましたが、今後、おそらく人類ががんを克服する日もやってくると感じています。
かつて抗生物質がなかった時代は結核を治療するのに、感染症であるにもかかわらず外科手術をするようなこともあった。現在、結核で死ぬ人がほとんどいなくなったように、がんも克服できるはずです」
医学は着実に進歩しつつあり、夢の治療薬が一般の患者でも使用できる時代がきた。がんを恐れる必要がなくなる日は、もうそこまで来ている。
[現代ビジネス]
Posted by nob : 2016年04月12日 14:51